
La COVID-19 dans les espaces clos – Mesures de désinfection de l’air et des surfaces

La pandémie de COVID-19 a entraîné la fermeture des lieux de travail, des endroits publics, des magasins, des espaces commerciaux, des lieux de divertissement et d’autres lieux intérieurs où les gens se rassemblent. Au fil du déconfinement des villes et des provinces, les autorités ont adopté des mesures communes limitant le risque de transmission du SRAS-CoV-2, virus à l’origine de la COVID-19, à l’intérieur. Outre les fermetures, plusieurs mesures de prévention ont été proposées, mais leur efficacité contre la COVID-19 n’a pas été largement étudiée. Ce document dresse un aperçu des principales approches de réduction de la transmission du SRAS-CoV-2 à l’intérieur et décrit trois autres mesures de prévention axées sur la désinfection : stérilisation par ultraviolets, désinfection par pulvérisation électrostatique et désinfection par brumisation.
Aperçu du risque de transmission à l’intérieur
Le consensus actuel est que le SRAS-CoV-2 est habituellement transmis au cours d’un contact étroit et prolongé avec une personne infectée, principalement par les gouttelettes respiratoires en suspension dans l’air et, dans une moindre mesure, par l’intermédiaire de surfaces contaminées (vecteurs passifs)1, 2. La grande majorité des flambées de COVID-19 sont survenues dans des lieux intérieurs; elles ont souvent été associées à des contacts étroits à domicile ou dans des endroits fermés où de nombreuses personnes se côtoyaient pendant une longue période3-5. Le risque d’infection au SRAS‑CoV-2 varie selon la prévalence de la COVID-19 dans la collectivité, le comportement des gens et les espaces locaux. Les caractéristiques physiques des lieux publics intérieurs (taille, disposition, mesures environnementales) et les interactions des gens dans ce type d’espaces (densité d’utilisateurs, durée de l’interaction et nature des activités) pourraient favoriser la transmission du virus.
Les espaces rassemblant de nombreuses personnes et où des interactions se font à proximité (à moins de deux mètres; embrassades, poignées de main, partage de repas), les activités qui provoquent une respiration forte (exercice, chant, cris), les contacts prolongés (plus de 15 minutes), le partage d’équipement (paniers d’épicerie, casiers, appareils), les surfaces fréquemment touchées (robinets, boutons d’ascenseur, interrupteurs, poignées de porte, chaises, tables, distributeurs) et les espaces clos mal ventilés peuvent augmenter le risque de transmission6-9. Ces caractéristiques peuvent accroître la possibilité d’exposition directe à des gouttelettes respiratoires, d’exposition indirecte à des bioaérosols accumulés ou de contact avec des vecteurs passifs.
D’autres informations sur la transmission du SRAS-CoV-2 sont présentées dans le document Introduction au SRAS-CoV-2 du CCNSE1.
Approches actuelles d’atténuation des risques dans les espaces intérieurs
Les mesures de prévention dans les lieux intérieurs n’éliminent pas complètement le risque de transmission du SRAS-CoV-2, mais elles permettent de le réduire et devraient être adoptées à plus ou moins grande échelle selon la prévalence de la COVID-19 dans la collectivité7. Pour réduire la transmission de la maladie, il est crucial que les personnes malades ou chez qui la COVID-19 est soupçonnée ou confirmée restent à la maison autant que possible. Malgré tout, cette mesure n’éliminera pas la transmission provenant des personnes asymptomatiques ou présymptomatiques1. Puisqu’il est impossible de savoir si les personnes rencontrées pendant les activités quotidiennes sont contagieuses, nous devons nous concentrer sur la réduction universelle de la transmission par des mesures d’éloignement sanitaire, des changements comportementaux et des mesures d’hygiène. Dans de nombreux espaces intérieurs, des mesures courantes ont été adoptées, notamment les barrières physiques10, le port du masque11, l’éloignement sanitaire et la désinfection accrue des surfaces12.
Le cadre de hiérarchie des mesures de prévention a été adopté largement pour modifier les pratiques ou les espaces dans le but de limiter la transmission du SRAS-CoV-213. Par exemple, l’Agence de la santé publique du Canada (ASPC) a créé, à l’aide de ce principe, un Cadre pour l’évaluation et l’atténuation des risques dans les milieux communautaires pendant la pandémie de COVID-19, et des approches similaires sont utilisées ailleurs8, 14. Les mesures de prévention pour chaque échelon de la hiérarchie sont décrites ci-dessous3,7,11-13. Bien que le cadre donne plus d’importance aux mesures d’ingénierie qu’aux mesures administratives, la mise en œuvre de certaines mesures d’ingénierie pourrait être plus difficile en raison des coûts, de l’aspect pratique ou de la facilité de mise en œuvre, donnant ainsi la priorité aux mesures administratives.
Élimination et substitution
L’élimination et la substitution impliquent de retirer le danger ou de séparer les gens du danger pour éliminer le risque de transmission. Voici des exemples de mesures :
- Fermeture des espaces publics, comme les magasins, les écoles, les entreprises et les établissements ou arrêt de certaines activités pour réduire les interactions entre les gens.
- Substitution des services par des alternatives en ligne ou sans contact, ce qui limite ou décourage les contacts (poignées de mains) et le partage d’objets, de nourriture, d’équipement ou de fournitures.
Mesures d’ingénierie
Les mesures d’ingénierie comprennent des changements à la structure physique, à l’équipement ou à la disposition d’un espace pour réduire le risque de transmission. Il peut s’agir de changements à l’utilisation des systèmes du bâtiment, par exemple au système de chauffage, de ventilation et de climatisation. Voici des exemples de mesure d’ingénierie :
- Changements à la structure ou à la disposition du bâtiment pour faire respecter l’éloignement sanitaire de deux mètres ou autres mesures permettant de séparer les gens (installation de barrières).
- Utilisation de moyens mécaniques ou passifs pour réduire la concentration de bioaérosols à l’intérieur et pour diluer l’air intérieur dans l’air extérieur purifié (ventilation naturelle ou systèmes de chauffage, de ventilation et de climatisation permettant d’augmenter l’entrée d’air extérieur).
- Modification des infrastructures pour réduire la nécessité et la probabilité de toucher les surfaces (portes automatiques, éclairages activés par le mouvement), retrait d’objets fréquemment touchés, comme les tourniquets ou les pavés tactiles.
- Installation d’équipement permettant de se laver les mains ou de stations de lavage des mains, séparation des objets ou des meubles propres et sales dans différentes zones.
Mesures administratives
Les mesures administratives comprennent des changements à la manière dont les gens interagissent, travaillent, jouent ou socialisent dans un espace pour limiter autant que possible les contacts étroits et réduire au minimum les interactions avec l’espace, les objets et les surfaces partagés. Les mesures administratives peuvent être très diversifiées. Voici quelques exemples :
- Utilisation accrue des courriels, des sites Web et des médias sociaux pour présenter aux utilisateurs avant leur arrivée les pratiques appropriées et pour encourager ceux qui présentent des symptômes de la COVID-19 à rester à la maison.
- Mesures d’éloignement sanitaire, comme la réduction du nombre maximum de personnes, le déplacement d’activités dans des espaces plus grands ou à l’extérieur dans le but de réduire le potentiel de transmission par gouttelettes respiratoires.
- Utilisation d’affiches et d’indicateurs physiques ou visuels pour favoriser les déplacements à sens unique, le maintien d’une distance de deux mètres avec les autres et l’hygiène des mains.
- Pratiques de nettoyage et de désinfection accrues (stocks suffisants de désinfectant, de savon, d’assainissant et de mouchoirs).
- Adoption de nouvelles pratiques de travail, comme le retrait des postes de travail partagés, l’étalement des heures d’arrivée et de départ, l’extension des heures d’ouvertures ou de travail pour limiter les rassemblements dans les espaces communs et les entrées.
- Découragement de pratiques comme le partage de nourriture ou les stations café communes.
- Retrait d’objets dans les salles d’attente, comme les magazines ou les jouets.
- Collecte des coordonnées des visiteurs de l’établissement en prévision de la recherche de contacts.
Équipement de protection individuelle (EPI)
L’utilisation d’EPI est habituellement considérée comme une mesure de prévention supplémentaire, une fois d’autres mesures envisagées et mises en œuvre lorsque possible. L’EPI ne doit pas remplacer les autres mesures de préventions, mais peut contribuer à réduire encore davantage le risque de transmission. Le port du masque dans les espaces publics est de plus en plus recommandé et est devenu obligatoire dans plusieurs endroits où la transmission communautaire est importante. Le port du masque peut ne pas convenir à tous; il est notamment déconseillé aux enfants de moins de deux ans et aux personnes qui ont de la difficulté à respirer en raison d’un trouble médical. Une bonne utilisation d’EPI implique l’hygiène des mains avant et après la mise et le retrait de l’EPI, et la gestion appropriée de l’EPI jetable. Les mesures concernant le port d’EPI dans les lieux publics intérieurs sont limitées, mais peuvent inclure les éléments suivants :
- Masques non médicaux, avec ou sans visière dans les espaces et les situations où l’éloignement sanitaire ne peut être maintenu ou lorsque les contacts étroits sont nécessaires.
- Gants jetables pour certaines activités, comme l’utilisation d’objets partagés ou le nettoyage de surfaces ou d’objets.
Autres mesures de prévention
D’autres mesures de prévention et technologies pouvant s’insérer dans la hiérarchie des mesures de prévention sont continuellement évaluées et créées, qu’il s’agisse de nouvelles techniques de ventilation, de nouveaux concepts de design et de disposition des espaces intérieurs, de nouveaux matériaux et surfaces éliminant les virus, de différentes manières de travailler ou d’interagir avec les clients et le public ou de nouveaux matériaux ou concepts d’EPI. Certaines de ces mesures sont encore en cours d’élaboration et d’autres sont utilisées dans certains contextes et industries depuis des années. Aujourd’hui, on envisage leur utilisation en raison de leur efficacité contre le SRAS-CoV-2. Ces mesures comprennent des technologies permettant de désinfecter l’air et les surfaces15. La suite de ce document s’intéresse à l’utilisation de trois de ces technologies éprouvées pour l’élimination du SRAS‑CoV-2 dans les lieux intérieurs. La stérilisation par ultraviolets, la désinfection par pulvérisation électrostatique et la désinfection par brumisation sont des options considérées pour la désinfection de l’air ou des surfaces à l’intérieur. Une revue de ces techniques de désinfection est présentée ci-dessous.
Stérilisation par ultraviolets
Description de la technologie
La stérilisation par ultraviolets est utilisée depuis des dizaines d’années dans le milieu médical pour le contrôle des maladies respiratoires comme la tuberculose et dans d’autres contextes à risque16, 17. Pendant la pandémie de COVID-19, cette technique a été proposée pour limiter la transmission du SRAS‑CoV-2 dans les lieux intérieurs18-20. Les rayons ultraviolets sont classés en trois catégories selon leur longueur d’onde : UVA (320-400 nm), UVB (280-320 nm) et UVC (100-280 nm)17. La lumière du soleil produit des rayons UVA et UVB, tandis que les rayons UVC sont produits par des lampes au mercure ou au xénon de basse pression pour des usages précis. Seuls les rayons de 200 à 320 nm (rayons UVB et UVC) permettent la stérilisation. Bien que les rayons UVB produits par le soleil puissent avoir un effet désinfectant à un indice UV élevé et pour une exposition prolongée21, les rayons UVC d’environ 254 nm sont beaucoup plus efficaces. En effet, les ondes plus courtes offrent une plus grande intensité17, 22. L’effet désinfectant des rayons UVC endommage le matériel cellulaire des bactéries et des virus, y compris leur ADN ou leur ARN. Ces dommages empêchent la reproduction des pathogènes; ils ne sont alors plus infectieux23. Les rayons UVC peuvent aussi causer des dommages à la peau et aux yeux humains, et des précautions doivent être mises en place pour prévenir l’exposition à des niveaux dangereux.
Fonctionnement
La stérilisation par ultraviolets peut être utilisée de plusieurs manières en irradiant l’air, les surfaces ou les objets. Elle peut être combinée à une ventilation naturelle ou mécanique pour désinfecter l’air ou utilisée comme un système indépendant et portatif permettant de désinfecter des surfaces ou des objets. Dans le tableau 1, on décrit en détail les différents usages de cette technologie et leur efficacité en tant que stratégie de désinfection16,17,19,24-28. L’effet désinfectant est déterminé par la dose de rayons UVC appliquée, la configuration de l’ensemble de lampes, la durée d’exposition, l’ombre et les caractéristiques des microorganismes visés17,28,29. La désinfection de l’air par ultraviolets fonctionne le mieux lorsque l’air est en mouvement à une vitesse et une distance qui permet la désinfection, en l’absence d’ombre et de poussière sur la lampe. Pour la désinfection des surfaces ou des objets, la stérilisation par ultraviolets fonctionne le mieux sur des surfaces propres, libres de débris ou de graisses (qui peuvent protéger les microorganismes des UVC), et lorsqu’on réduit au minimum la présence de sources d’ombre empêchant les rayons d’atteindre les surfaces.
Efficacité contre le SRAS-CoV-2
La littérature sur les effets de la stérilisation par ultraviolets indique qu’il peut s’agir d’un moyen efficace d’éliminer les coronavirus, leur structure (virus à ARN simple brin enveloppé) étant plus sensible aux rayons UVC que celle de certains autres virus, comme les virus à ARN double brin et les virus non enveloppés17,28,30,31. Cette technologie se révèle efficace contre d’autres virus à ARN simple brin enveloppés, notamment le SRAS-CoV (SRAS) et le CoV-SRMO (SRMO) aux niveaux d’exposition utilisés par les systèmes de désinfection existants; il existe toutefois peu de données probantes pour le SRAS-CoV-2. Les données préliminaires d’une étude sur la désinfection des surfaces et de l’équipement de protection individuelle (EPI) suggèrent que le SRAS-CoV-2 pourrait être inactivé rapidement par une exposition aux rayons UVC, mais peu d’études portent sur les doses optimales de rayonnement dans différents contextes et à différentes fins20,23,32,33. Le tableau 1 présente des considérations supplémentaires quant à l’efficacité de différents usages de la stérilisation par ultraviolets de l’air, des surfaces et des objets.
Tableau 1. Revue des usages de la stérilisation par ultraviolets
|
Technologie de stérilisation par ultraviolets |
Description |
Efficacité en tant que stratégie de désinfection |
|
Système de désinfection en conduits et de désinfection des serpentins de refroidissement |
Des lampes UV (simples ou multiples) sont placées dans un échappement ou un conduit pour désinfecter l’air qui passe sous les lampes ou près de serpentins de refroidissement afin de prévenir la croissance de moisissures ou de bactéries et de désinfecter l’air passant sous les lampes.. |
|
|
Partie supérieure d’une pièce |
Des lampes UV (simples ou multiples) sont installées au mur ou au plafond pour désinfecter l’air qui circule dans la partie supérieure d’une pièce. Des déflecteurs dirigent les rayons vers le haut pour limiter l’exposition des gens et une ventilation vers le haut permet d’assurer l’exposition de l’air aux rayons UV. |
|
|
Barrière UV |
Des lampes UV sont placées au-dessus des cadres de porte pour désinfecter l’air qui circule d’une pièce à l’autre. |
|
|
Partie inférieure d’une pièce |
Des lampes UV sont placées dans les 30 à 60 cm inférieurs d’une pièce et des déflecteurs dirigent les rayons UV vers le sol. |
|
|
Unités de recirculation ou de purification d’air |
Des lampes UV sont installées dans des unités fixes ou portatives, qui peuvent aussi comprendre des filtres à air, aspirer l’air dans le système et expulser de l’air purifié. |
|
|
Système de désinfection localisé |
Unités portatives ou fixes qui dirigent d’importants niveaux de rayons UVC directement sur une grande zone pour la désinfection occasionnelle des murs, des planchers, des équipements ou des surfaces. |
|
|
Chambres de désinfection |
Pièce ou chambre fermée, qui peut contenir un convoyeur ou un système de rotation, permettant d’appliquer d’importantes quantités de rayons UVC aux objets. |
|
|
Barres de stérilisation UVC |
Des appareils UV portatifs, qui peuvent être alimentés par batterie, sont utilisés pour appliquer localement des rayons UVC à des surfaces ou à des objets qui peuvent être difficiles à désinfecter par les méthodes habituelles. |
|
Autres considérations et précautions
Santé : Lors d’une exposition prolongée, les rayons UVC peuvent pénétrer dans les couches externes de la peau et des yeux de l’humain, endommager les cellules, et entraîner d’autres risques pour la santé. L’Organisation mondiale de la Santé (OMS) précise que les lampes UV ne devraient pas être utilisées sur les mains ou sur la peau comme méthode de désinfection23. Les appareils de stérilisation par ultraviolets pourraient être utilisés lorsque le risque d’exposition de la peau peut être éliminé ou réduit, comme lorsqu’ils sont intégrés à des systèmes de ventilation mécanique ou installés dans la partie supérieure des pièces avec des déflecteurs éloignant les rayons des gens et des surfaces réfléchissantes3, 24. Les utilisateurs d’appareils portatifs ne comportant pas de déflecteurs devraient connaître les risques de dommages graves aux yeux et d’érythème (coup de soleil) associés à une exposition directe35. Un autre enjeu lié à l’utilisation prolongée des lampes UV concerne la possible formation d’ozone (175-210 nm), qui peut nuire à la santé humaine. Ce problème peut être résolu par l’utilisation de lampes ne produisant pas d’ozone ou de lampes à basse pression qui en produisent peu.
Efficacité dans le temps : L’efficacité des lampes UVC peut diminuer avec le temps en raison du vieillissement de la lampe ou de l’accumulation de poussière ou de saleté, ce qui peut réduire la quantité de rayons émise. Les lampes ont une durée de vie d’environ 9 000 heures ou un an, mais les recommandations des fabricants sur le moment auquel remplacer les lampes, sur leur utilisation et sur leur entretien doivent être revues. Les rayons UV peuvent endommager et décolorer les objets, les peintures et les livres ou dégrader certains types de surfaces et de matériaux; ils pourraient donc ne pas convenir dans certains contextes, comme les musées ou les galeries d’art. Il pourrait y avoir une limite au nombre de fois qu’un objet peut être désinfecté aux rayons UVC tout en conservant sa fonction originale, comme le montrent des études sur la stérilisation par ultraviolets des respirateurs N9536. Avant de choisir les rayons UVC, il faut tenir compte des effets d’une exposition prolongée ou répétée aux rayons UV pour l’équipement, les installations et les accessoires présents.
Nouvelles utilisations des rayons UVC : De nouvelles technologies à rayons UVC, comme les lampes UV à diode électroluminescente (DEL) consommant peu d’énergie, ont été proposées comme solution de remplacement pour les lampes au mercure. L’effet désinfectant des lampes DEL UV est plus faible que celui des autres types de lampes UV23. Cette technologie pourrait être plus efficace si plusieurs lampes étaient utilisées pour augmenter la dose, mais peu d’études se sont intéressées à la désinfection par les lampes DEL à UVC. Les UVC lointains sont une autre utilisation nouvelle; ils produisent un effet germicide à une longueur d’onde plus courte (205-230 nm), sans endommager les cellules humaines. Cette technologie a été proposée dans la modernisation des éclairages des lieux publics. Des recherches sur le H1N1 et sur deux coronavirus humains (229E et OC43) ont mené à la découverte des effets désinfectant à de faibles doses d’UVC lointains, mais de plus amples recherches sont nécessaires pour confirmer l’efficacité de la technologie et évaluer les enjeux de santé et de sécurité37, 38.
D’autres recommandations techniques sur l’utilisation de la stérilisation par ultraviolets sont disponibles auprès de l’ASHRAE, notamment des normes sur l’évaluation de l’efficacité et du rendement des appareils de stérilisation par ultraviolets pour différents usages (ASHRAE 185.1 et 185.2) et auprès de l’International Ultraviolet Association (IUVA)18, 39.
Messages clés
- Il a été démontré que la stérilisation par ultraviolets est efficace contre les virus à ARN simple brin enveloppés, y compris les coronavirus humains; il y a toutefois peu d’études sur les doses permettant d’inactiver efficacement le SRAS-CoV-2.
- La stérilisation par ultraviolets dans la partie supérieure des pièces pourrait être l’option la plus pratique pour désinfecter de grands espaces intérieurs tout en protégeant les personnes des rayons UVC qui peuvent endommager la peau et les yeux. Cette technologie n’est toutefois efficace que lorsqu’il y a un mouvement d’air ascendant suffisant.
- D’autres systèmes de désinfection de l’air pourraient être appropriés pour certains usages, comme les systèmes en conduit permettant de faire recirculer l’air ou les systèmes portatifs de purification ou de recirculation de l’air permettant la désinfection localisée de l’air dans les petits espaces non ventilés.
- Les purificateurs d’air portatifs ou fixes utilisant des ultraviolets intenses sur des surfaces non protégées pourraient être efficaces pour une désinfection périodique ou en dehors des heures d’utilisation d’un espace. Cette technologie n’est pas appropriée pour les pièces occupées ou les espaces où il y a un risque d’exposition dangereuse aux rayons UVC35.
- Les barres de stérilisation UVC permettant de désinfecter des surfaces et des objets pourraient comporter certains avantages pour le traitement localisé des surfaces et objets difficiles à désinfecter, mais présentent des risques d’exposition de la peau et des yeux, et ne devraient pas être utilisées pour la désinfection des mains ou d’autres parties du corps23.
Systèmes de désinfection par pulvérisation électrostatique
Description de la technologie
Pour limiter la transmission du SRAS-CoV-2 par contacts (vecteurs passifs), il faut des nettoyages et des désinfections fréquents pour réduire la viabilité du virus sur les surfaces potentiellement contaminées. La pulvérisation électrostatique est une nouvelle stratégie de désinfection dans les espaces intérieurs. Elle offrirait une application plus uniforme et efficace des désinfectants de surface, surtout dans les endroits difficiles à atteindre.
Les systèmes de désinfection par pulvérisation électrostatique utilisent des électrodes pour donner une charge positive ou négative aux particules de désinfectant lorsqu’elles sont expulsées de la buse d’application afin d’améliorer leur adhésion aux surfaces40. Normalement, une solution désinfectante est versée dans le réservoir ou la chambre de l’appareil et appliquée par une buse de pulvérisation sur les surfaces. La taille des gouttelettes atomisées, la largeur de l’application et la couverture de la pulvérisation électrostatique dépendent de l’usage souhaité41. Cette technologie est utilisée dans de nombreuses industries, comme l’agriculture, l’alimentation, la lutte antiparasitaire, la santé, le transport, la peinture et même la recherche spatiale42.
Fonctionnement
Comme la plupart des surfaces ont une charge neutre ou négative, l’application d’une charge positive aux particules de désinfectant par la buse de pulvérisation permet aux particules de mieux adhérer aux surfaces inégales qu’avec les techniques de pulvérisation traditionnnelles40. La buse des systèmes de désinfection par pulvérisation électrostatique contient une électrode qui charge et atomise la solution désinfectante à son expulsion, permettant aux gouttelettes d’entourer totalement la surface d’application (figure 1). Les forces d’attraction en jeu sont plus grandes que la force gravitationnelle, ce qui assure une adhésion uniforme aux surfaces, quelle que soit la direction de la pulvérisation ou la gravité43. La pulvérisation électrostatique permettrait aux solutions assainissantes de mieux adhérer à l’arrière des surfaces43.
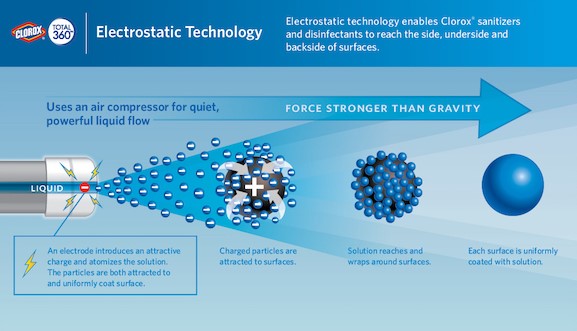
Figure 1. Utilisation de la pulvérisation électrostatique pour appliquer une solution chargée aux surfaces44. Propriété de Clorox, utilisation autorisée. Les images ne sont présentées qu’à titre informatif, et leur présence ne constitue pas une promotion des produits présentés.
En comparaison, la technologie de pulvérisation traditionnelle est une forme d’application passive. Les gouttelettes de désinfectant expulsées de la buse sont plus grosses et leur adhésion aux surfaces dépend entre autres de la direction de la pulvérisation, de la distance de la surface visée, de la circulation d’air dans l’espace immédiat et de la gravité42.
Efficacité contre le SRAS-CoV-2
Le SRAS-CoV-2 est un virus enveloppé, comportant une couche extérieure de lipides, sensible aux détergents et aux produits pouvant dissoudre les lipides, comme le peroxyde d’hydrogène, l’alcool (éthanol ou alcool isopropylique), l’hypochlorite de sodium (eau de Javel) le chlorure de benzalkonium (présent dans la plupart des produits LysolMD) et l’acide peracétique (présent dans les nettoyants et assainissants pour surfaces)12. Les systèmes de pulvérisation électrostatique permettraient d’appliquer les solutions désinfectantes plus uniformément, y compris à l’arrière et en dessous des surfaces. Une étude comparant un certain système de pulvérisation électrostatique à un système de pulvérisation traditionnel pour appliquer une substance active montre que le pulvérisateur électrostatique était 29 fois plus efficace que le pulvérisateur traditionnel pour l’application de la substance à l’arrière des surfaces cibles43. Jusqu’à maintenant, aucune étude n’a comparé l’efficacité des systèmes de pulvérisation électrostatique à celle des systèmes de pulvérisation traditionnels dans l’inactivation du SRAS-CoV-2.
Des études sur l’efficacité des systèmes de pulvérisation électrostatique ont montré que les désinfectants appliqués par ceux-ci permettent de réduire la quantité de différents microorganismes sur les surfaces45. D’autres études ont montré que, bien que les pulvérisateurs électrostatiques et les méthodes classiques d’application des désinfectants (application manuelle ou pulvérisateur conventionnel) permettent tous deux de réduire certains types de pathogènes sur différentes surfaces, les premiers sont plus efficaces que l’application manuelle45, 46. Une autre étude comparant l’efficacité des pulvérisateurs électrostatiques et des pulvérisateurs conventionnels sur des œufs et des épinards révèle que la pulvérisation électrostatique réduisait bien davantage la présence de salmonelles47, 48.
Cette technologie permettrait aussi une utilisation plus efficace du désinfectant. Le pulvérisateur électrostatique utilisé dans une étude produisait 75 % moins de perte de désinfectant comparativement au pulvérisateur à dos traditionnel46. De plus, les solutions désinfectantes appliquées par pulvérisation électrostatique ont mieux réussi à encapsuler et à inactiver le pathogène ajouté directement sur la surface, comparativement au pulvérisateur à dos traditionnel, qui entraînaient des spores de pathogène hors de la surface analysée, contaminant potentiellement d’autres surfaces46. Malgré tout, certains matériaux, comme le latex et le carton paraffiné, peuvent réduire l’efficacité des désinfectants appliqués par pulvérisation électrostatique, parce que les gouttelettes tendent à s’y fusionner et à y ruisseler43, 46. Les systèmes de pulvérisation électrostatique sont mieux adaptés pour la désinfection des surfaces nettoyées au préalable puisqu’ils ne comportent pas l’avantage du retrait manuel des débris et des microorganismes49, 50.
Bien que les systèmes de pulvérisation électrostatique favorisent l’adhésion des désinfectants aux surfaces, leur efficacité dans l’inactivation du SRAS-CoV-2 dépend de la solution désinfectante utilisée. Santé Canada a dressé une liste de désinfectants approuvés51 qui sont susceptibles d’être efficaces contre le SRAS-CoV-2, ainsi que d’autres produits qui ont été approuvés provisoirement52. Pour assurer l’efficacité de la désinfection, seuls les produits désinfectants approuvés conçus pour les systèmes de pulvérisation électrostatique devraient être utilisés. Comme l’efficacité de cette méthode dépend de la dispersion du désinfectant, de sa concentration et du temps de contact, il est important de suivre les instructions du fabricant pour les paramètres et les usages indiqués50. Comme les débris, tels que les saletés ou les matières organiques, peuvent réduire l’efficacité des désinfectants, les surfaces doivent préalablement être nettoyées avec un détergent12.
Exemples d’utilisations
Les systèmes de pulvérisation électrostatique sont utilisés depuis des dizaines d’années dans de nombreuses industries, comme l’agriculture, l’automobile et l’alimentation. L’utilisation des systèmes de pulvérisation électrostatique réduit la dérive des produits, soit le déplacement des gouttelettes pulvérisées et des aérosols à l’écart des surfaces visées. En limitant la dérive des substances, on assure une utilisation efficace des désinfectants et on protège l’environnement d’une contamination accidentelle en raison d’un dépôt non désiré de produit42.
Les systèmes de pulvérisation électrostatique sont utilisés en alimentation pour appliquer des agents permettant d’assainir les surfaces de contact tout au long de la chaîne de production, ainsi que pour l’application de cires et d’autres agents à la surface des aliments périssables pour fournir une protection du traitement à la vente42. La pulvérisation électrostatique est aussi utilisée dans l’application aérienne de pesticides dans les forêts, par un système installé sur un hélicoptère42.
En milieu de soins, la pulvérisation électrostatique des désinfectants peut être une méthode efficace et peu coûteuse pour éliminer ou inactiver les pathogènes présents sur différentes surfaces40. Certaines entreprises et certains établissements ont adopté des procédures accrues de nettoyage et de désinfection, notamment l’utilisation de systèmes de désinfection par pulvérisation électrostatique approuvés par l’Environmental Protection Agency et les Centers for Disease Control des États-Unis pour désinfecter les zones privées et publiques53.
Précautions
Il a été montré que les systèmes de pulvérisation électrostatique sont une méthode efficace pour appliquer différentes solutions chimiques sur des surfaces, notamment les désinfectants. Il faut toutefois tenir compte de la compatibilité des solutions désinfectantes avec les systèmes de pulvérisation électrostatique, ainsi que de la compatibilité avec la surface visée et l’espace où ils sont appliqués. Seuls les désinfectants conçus pour les systèmes de pulvérisation électrostatique devraient être utilisés afin d’assurer l’innocuité et l’efficacité du processus54. L’utilisation de solutions désinfectantes incompatibles avec les pulvérisateurs électrostatiques ou les surfaces traitées peut entraîner certains dangers55. On peut trouver en ligne la fiche de données de sécurité de certains désinfectants chimiques, qui présente la liste des ingrédients, les instructions de manipulation et d’entreposage, les risques posés par l’utilisation, ainsi que les mesures de premiers soins indiquées12. Seules les personnes formées devraient être autorisées à utiliser les appareils de pulvérisation électrostatique.
Les fabricants comme les utilisateurs devraient s’assurer que les caractéristiques, comme la taille des gouttelettes les modèles de pulvérisation et de sortie, les mécanismes de l’appareil et les produits chimiques utilisés, sont optimisés et conçus aux fins visées pour assurer la sécurité et l’efficacité55. Les instructions et les recommandations de sécurité du fabricant, comme celles sur l’utilisation d’équipement de protection individuelle pour prévenir l’exposition accidentelle ou d’une mise à la terre pour prévenir les chocs électriques, doivent être suivies56.
Systèmes de désinfection par brumisation
Description de la technologie
Les technologies de brumisation qui dispersent de fines particules d’assainissant ou de désinfectant liquide pour décontaminer une pièce complète sont utilisées dans les industries pharmaceutique et alimentaire depuis des dizaines d’années, et plus récemment en milieu hospitalier57, 58. Il y a trois principaux types de technologies de brumisation : processus à vapeur sèche, microcondensation et désinfection par ionisation57, 58.
- Processus à vapeur sèche : Vaporisation d’un désinfectant liquide sous forme gazeuse (1-10 mm).
- Microcondensation : Production d’aérosols très fins ou microscopiques (> 10 mm)59.
- Désinfection par ionisation : Semblable à la pulvérisation électrostatique, où une charge est donnée à des aérosols vaporisés par un arc de plasma froid produit par des électrodes au moment de l’expulsion dans l’environnement58.
Les méthodes de production de vapeur sèche et d’aérosols microcondensés diffèrent selon le type de liquide, le fabricant et la conception de l’appareil59. Les systèmes de brumisation peuvent être fixes, portatifs ou installés sur des surfaces. Les particules de désinfectants vaporisées sont plus fines et peuvent demeurer dans l’air plus longtemps que les aérosols microcondensés, ils permettent donc la désinfection de l’air et des surfaces59, 60. L’efficacité de chacune de ces technologies dépend du type de liquide assainissant ou désinfectant, du type de pathogènes visé, du type de surfaces, de la taille de l’espace intérieur, de l’emplacement de l’appareil de brumisation, des pratiques de nettoyage préalable, de la charge organique, du mouvement de l’air, de l’humidité relative, du volume de désinfectant et du temps de contact, entre autres59,61,62.

Figure 2. Un système de brumisation à vapeur sèche permettant d’appliquer des désinfectants. Ikeuchi, utilisé avec la permission de l’entreprise63. Les images ne sont présentées qu’à titre informatif, et leur présence ne constitue pas une promotion de ces produits.
Les anciennes technologies de brumisation utilisaient habituellement du formaldéhyde, des produits contenant des phénols ou des composés d’ammonium quaternaire, et ne sont pas recommandées pour la désinfection de l’air et des surfaces en milieu de soins en raison de leur faible efficacité et de leurs effets néfastes sur la santé62, 64. Les données probantes sur l’efficacité des technologies de brumisation récentes utilisant du peroxyde d’hydrogène et de l’acide peracétique contre les norovirus et d’autres pathogènes sont actuellement étudiées par les Centers for Disease Control des États-Unis62.
Fonctionnement
La vapeur et les aérosols émis par les appareils de brumisation sont propulsés dans l’espace par convection forcée de l’appareil de brumisation ou par diffusion passive assistée par la circulation de l’air dans la pièce65. Les aérosols produits par le processus à vapeur sèche sont plus petits que ceux produits par le processus de microcondensation, ce qui permet une meilleure distribution et une durée de suspension dans l’air supérieure. Toutefois, les aérosols produits par diffusion passive sont influencés par la circulation de l’air et la ventilation dans l’espace clos. La gravité joue aussi sur la dispersion des aérosols puisque les grosses gouttelettes se déposent plus rapidement que les petites65. Il a été montré que les désinfectants sous forme d’aérosols peuvent réduire le nombre de microorganismes dans l’air61, 64. Une fois déposés sur les surfaces, les désinfectants inactivent les microorganismes qui s’y trouvent61, 64.
Selon l’emplacement de l’appareil et la taille des aérosols, la brumisation pourrait être uniquement efficace dans la réduction du nombre de microorganismes déposés sur le dessus des surfaces et non sur les côtés ou le dessous des surfaces puisque les désinfectants ne peuvent les atteindre64. La brumisation de désinfectants ne devrait pas remplacer les pratiques normales de nettoyage et de désinfection, mais plutôt servir de supplément, comme pour une dernière désinfection d’une pièce entre les patients ou une désinfection hebdomadaire ou mensuelle des laboratoires ou des installations de traitement des aliments61. Comme les autres méthodes d’application de désinfectants, la brumisation exige un bon nettoyage préalable des surfaces pour retirer les contaminants organiques et assurer une inactivation et une réduction efficaces des pathogènes12, 66.
La désinfection par ionisation fonctionne un peu de la même façon que les autres technologies de brumisation : des assainissants ou des désinfectants liquides sont vaporisés. Des électrodes créent un arc de plasma froid, qui donne une charge aux gouttelettes à leur expulsion de la buse de brumisation58. Cette ionisation fait en sorte que les gouttelettes se repoussent entre elles, ce qui favorise la dispersion dans l’air58. Les particules ionisées sont attirées par les particules aéroportées et par les surfaces, qui sont efficacement désinfectées lorsque le produit entre en contact avec les microorganismes. L’ionisation permet aussi une meilleure adhésion aux surfaces comparativement aux autres technologies de brumisation, pour une désinfection plus efficace58.
La durée de production et le volume d’aérosol relâché diffèrent selon les appareils de brumisation. Personne ne devrait se trouver dans la pièce pendant le traitement65. Normalement, l’appareil de brumisation fonctionne de 15 minutes à une heure, période pendant laquelle la vapeur se disperse dans l’espace61, 64. Après le temps de contact indiqué, l’espace doit être ventilé pendant jusqu’à quelques heures avant que quelqu’un n’y entre afin de limiter les réactions négatives à la vapeur61, 65. La longue période d’aération peut être difficile lorsque les pièces traitées doivent être réutilisées le plus rapidement possible67. Dans certaines circonstances, il peut être nécessaire d’aérer la pièce plus longtemps que les recommandations du fabricant pour atteindre une certaine qualité d’air67.
Efficacité contre le SRAS-CoV-2
Il n’y a actuellement aucun article publié sur l’efficacité des technologies de brumisation contre le SRAS-CoV-2, et peu d’études sur son efficacité contre les autres virus humains. Comme le SRAS-CoV-2 est un virus enveloppé, il est plus facile à inactiver que d’autres classes de virus comme les norovirus humains. La couche de lipides entourant le matériel génétique viral peut être endommagée par de nombreux agents nettoyants et désinfectants à une concentration et un temps de contact suffisants12. Comme le processus de vaporisation peut changer les propriétés de certains désinfectants liquides, seuls les produits compatibles devraient être utilisés dans les appareils de brumisation68. Les instructions du fabricant doivent être suivies pour les désinfectants approuvés pour utilisation contre le SRAS-CoV-2, et aucune autre méthode d’application ne doit être utilisée. Seuls les désinfectants conçus pour les appareils de brumisation et figurant sur la liste de désinfectants approuvés51 contre le SRAS-CoV-2 par Santé Canada devraient être utilisés.
L’efficacité des appareils de brumisation est grandement influencée par l’humidité relative, le type de pathogène visé et l’emplacement de l’appareil. L’humidité dans la pièce modifie la condensation de la solution désinfectante et son efficacité65. La déshumidification est donc parfois nécessaire pour assurer l’efficacité de la désinfection. De plus amples recherches sont nécessaires pour déterminer comment l’humidité, la température et le type de désinfectant utilisé modifient l’efficacité des technologies de brumisation61. La majorité des articles publiés portent sur l’efficacité des technologies de brumisation dans la réduction et l’élimination de la contamination dans l’air et par contacts dans les laboratoires, dans l’industrie alimentaire et en milieu hospitalier. Selon la taille de la pièce et le volume de désinfectant relâché, une dispersion uniforme pourrait être impossible, et il peut y avoir des variations dans la concentration aérienne, provoquant une désinfection inadéquate dans certaines zones65.
La brumisation au peroxyde d’hydrogène est souvent utilisée dans les hôpitaux pour réduire ou éliminer la contamination de l’air et des surfaces dans les chambres. La vapeur de peroxyde d’hydrogène réduit la présence de calicivirus félin, un substitut aux norovirus, de 4 log10 sur les surfaces étudiées et inactive les indicateurs biologiques sur toutes les surfaces analysées dans les chambres d’hôpital69, 70. La brumisation à l’acide peracétique produisait une réduction logarithmique des réovirus, des parvovirus et des polyomavirus aviaires de 9, 6,4 et 7,65, respectivement71. Une étude montre qu’au moins 10,6 ml/m3 de peroxyde d’hydrogène a été nécessaire pour atteindre une réduction de 4 log10 pour le calicivirus félin dans des conditions expérimentales72.
Plusieurs études ont révélé que la brumisation de peroxyde d’hydrogène par vapeur sèche et par microcondensation est efficace contre une variété de bactéries, notamment C. difficile, E. coli, Acinetobacter baumannii, Pseudomonas aeruginosa, Staphylococcus aureus, Enterococcus faecalis, Aspergillus fumigatus et Staphylococcus aureus résistant à la méthicilline, dans des conditions expérimentales et sur des surfaces environnementales dans les chambres d’hôpital et les ambulances67,73-76. La vapeur de peroxyde d’hydrogène se révèle plus efficace contre Clostridium difficile qu’une solution d’hypochlorite de sodium (eau de Javel) à 0,5 % dans des conditions expérimentales77.
Une autre étude comparant l’efficacité du nettoyage en profondeur et de la désinfection par brumisation au peroxyde d’hydrogène à celle du nettoyage en profondeur seulement pour la réduction de C. difficile révèle que l’ajout de la brumisation au peroxyde d’hydrogène améliore les résultats de désinfection66. La brumisation au peroxyde d’hydrogène dans les chambres d’hôpital et dans les conduits d’aération après un nettoyage en profondeur a réduit de 99,7 % à 100 % le compte de Staphylococcus aureus78. Il a été montré que la vapeur de peroxyde d’hydrogène et la brumisation d’acide peracétique réduisent ou éliminent les microorganismes dans l’air dans les pièces traitées des établissements de traitement des aliments61. Il est important de souligner que le peroxyde d’hydrogène, qui est souvent utilisé dans la décontamination de pièces entières par brumisation, peut se décomposer rapidement dans certaines conditions65.
Bien que de nombreuses études aient montré que la désinfection par brumisation est efficace contre certains virus et une variété de bactéries, les appareils de brumisation, la concentration du produit, l’humidité et les conditions expérimentales des études diffèrent. Ainsi, l’efficacité des appareils de brumisation et des désinfectants utilisés contre le SRAS-CoV-2 et d’autres pathogènes doit être confirmée de manière indépendante et approuvée avant l’utilisation de cette méthode.
Précautions
Comme la désinfection par brumisation peut poser des risques d’inhalations pour les personnes présentes, l’espace traité doit être libéré avant le début de l’opération. Une inhalation ou une exposition accidentelle aux produits chimiques désinfectants peut provoquer des réactions négatives, comme la toux, l’essoufflement, des larmoiements ou une sensation de brûlure aux yeux12. On peut trouver en ligne la fiche de données de sécurité de certains produits chimiques désinfectants, qui présente la liste des ingrédients, les instructions de manipulation et d’entreposage, les risques posés par l’utilisation et les premiers soins indiqués12. Seuls les techniciens ou le personnel formé doivent utiliser les appareils de brumisation. Les fuites de vapeur peuvent causer une exposition accidentelle et des réactions négatives aux personnes à proximité. Ainsi, les conduites d’aération, les fenêtres et les portes doivent être scellées, sauf indication contraire57. Avant d’entrer dans l’espace, il faut bien le ventiler ou l’aérer pour réduire la probabilité de réactions négatives. Seuls des désinfectants approuvés devraient être utilisés dans les appareils de brumisation. Les instructions du fabricant doivent être suivies.
Conclusion
Il est maintenant largement reconnu que la grande majorité des flambées de COVID-19 ont été associées à des interactions à l’intérieur. Les caractéristiques physiques des lieux, le degré de contacts rapprochés, la prévalence de la maladie dans la collectivité et les mesures de prévention en place influencent le risque de transmission de la maladie5,79,80. La hiérarchie des mesures de prévention appliquée actuellement semble être efficace dans de nombreux contextes. Malgré tout, la réouverture de nombreux espaces publics a provoqué une résurgence du virus à certains endroits, et des mesures de reconfinement ont dû être adoptées.
On s’inquiète grandement de la durée du cycle de déconfinement et de reconfinement, qui ont des conséquences marquées pour les établissements publics comme les écoles. Il reste beaucoup de questions sans réponse quant à l’origine des flambées, mais des mesures de prévention supplémentaires permettant de limiter la survie du virus à l’intérieur pourraient être nécessaires. Si des mesures comme l’amélioration de la ventilation, la réduction du nombre de personnes présentes, le maintien de l’éloignement sanitaire et la promotion de l’hygiène des mains et du port du masque continueront d’être mises de l’avant, des stratégies permettant de réduire ou d’inactiver le SRAS-CoV-2 sur les surfaces et dans l’air pourraient être considérées.
Les technologies présentées dans ce document sont des options de désinfection pour les surfaces et l’air intérieur, et des données probantes suggèrent qu’elles pourraient réduire efficacement la transmission des virus infectieux. Toutefois, il existe peu d’études sur leur efficacité contre le SRAS-CoV-2 en particulier. De plus, ces technologies comportent des risques inhérents pour la santé et la sécurité dont il faut tenir compte avant d’adopter une stratégie de désinfection.
Depuis longtemps, les technologies de stérilisation par ultraviolets sont utilisées contre les virus infectieux, notamment des virus à la structure semblable à celle du SRAS-CoV-2, mais le type d’application, l’adéquation à l’espace visé et les précautions quant à l’exposition des yeux et de la peau doivent être étudiés attentivement. L’application dans la partie supérieure des pièces est susceptible d’être la méthode la plus appropriée pour les espaces intérieurs, mais il faut tenir compte du niveau d’exposition aux rayons UVC et des effets potentiels sur la santé d’une exposition prolongée. Il faut évaluer la possibilité d’utiliser à long terme dans les espaces publics de nouvelles technologies comme les rayons UVC lointains, qui désinfectent efficacement l’air et les surfaces, mais posent moins de risques pour la santé.
Les technologies de désinfection par pulvérisation pourraient offrir une application plus efficace des désinfectants à l’intérieur. Bien que des produits désinfectants aient été approuvés comme étant efficaces contre le SRAS-CoV-2 par l’Environmental Protection Agency des États-Unis, par Santé Canada et par d’autres organismes, l’utilisation répandue de différentes technologies d’application n’a pas été largement étudiée. Les désinfectants approuvés ne devraient être utilisés que selon les instructions du fabricant et avec des systèmes d’application approuvés par des personnes formées, qu’il s’agisse de systèmes de pulvérisation électrostatiques ou de systèmes de brumisation. La pulvérisation électrostatique améliore probablement la couverture des désinfectants sur les surfaces et réduit la perte de désinfectants, mais des précautions doivent être adoptées lors de la manipulation et de l’application de ces produits. La désinfection par brumisation semble aussi être efficace pour traiter l’air et les surfaces; toutefois, les désinfectants utilisés peuvent être dangereux s’ils sont inhalés, et il faut faire attention au temps d’application, au moment de l’application et aux substances utilisées.
Remerciements
Ce document a été rédigé grâce à la contribution de Lydia Ma (CCNSE), de Michele Wiens (CCNSE) et de Tom Kosatsky (Centre de contrôle des maladies de la Colombie-Britannique).
Références
- National Collaborating Centre for Environmental Health. An introduction to SARS-CoV-2 [evidence review]. Vancouver, BC: NCCEH; 2020 Apr 17. Available from: https://ncceh.ca/documents/evidence-review/introduction-sars-cov-2.
- US Centers for Disease Control and Prevention. Coronavirus disease 2019 (COVID-19) - How COVID-19 spreads. Atlanta, GA: US Department of Health and Human Services; 2020 [updated Jun 16]; Available from: https://www.cdc.gov/coronavirus/2019-ncov/prevent-getting-sick/how-covid-spreads.html.
- Dietz L, Horve P, Coil D, Fretz M, Wymelenberg K. 2019 novel coronavirus (COVID-19) outbreak: a review of the current literature and built environment (be) considerations to reduce transmission. Preprints. 2020 Mar 20. Available from: https://www.preprints.org/manuscript/202003.0197/v1.
- Qian G, Yang N, Ma AHY, Wang L, Li G, Chen X, et al. COVID-19 transmission within a family cluster by presymptomatic carriers in China. Clin Infect Dis. 2020. Available from: https://doi.org/10.1093/cid/ciaa316.
- Qian H, Miao T, Liu L, Zheng X, Luo D, Li Y. Indoor transmission of SARS-CoV-2. medRxiv. 2020;Pre-print. Available from: https://www.medrxiv.org/content/10.1101/2020.04.04.20053058v1.
- Andrade A, Dominski FH, Pereira ML, de Liz CM, Buonanno G. Infection risk in gyms during physical exercise. Environ Sci Pollut Res Int. 2018;25(20):19675-86. Available from: https://doi.org/10.1007/s11356-018-1822-8.
- Public Health Agency of Canada. Community-based measures to mitigate the spread of coronavirus disease (COVID-19) in Canada. Ottawa, ON: PHAC; 2020 Mar 25. Available from: https://www.canada.ca/en/public-health/services/diseases/2019-novel-coronavirus-infection/health-professionals/public-health-measures-mitigate-covid-19.html.
- Rivers C, Martin E, Gottlieb S, Watson C, Schoch-Spana M, Mullen L, et al. Public health principles for a phased reopening during covid-19: guidance for governors. Baltimore, MD: John Hopkins Bloomberg School of Public Health, Center for Health Security; 2020 Apr 17. Available from: https://www.centerforhealthsecurity.org/our-work/publications/public-health-principles-for-a-phased-reopening-during-covid-19-guidance-for-governors.
- Somsen GA, van Rijn C, Kooij S, Bem RA, Bonn D. Small droplet aerosols in poorly ventilated spaces and SARS-CoV-2 transmission. Lancet Respir Med. 2020:S2213-600. Available from: https://dx.doi.org/10.1016%2FS2213-2600(20)30245-9.
- Eykelbosh A. Physical barriers for COVID-19 infection prevention and control in commercial settings [blog]. Vancouver, BC: National Collaborating Center for Environmental Health; 2020 May 13. Available from: https://ncceh.ca/content/blog/physical-barriers-covid-19-infection-prevention-and-control-commercial-settings.
- O'Keeffe J. Masking during the COVID-19 pandemic. Vancouver, BC: National Collaborating Centre for Environmental Health; 2020 Apr 17. Available from: https://ncceh.ca/documents/guide/masking-during-covid-19-pandemic.
- Chen T, Nicol A-M. Reducing COVID-19 transmission through cleaning and disinfection of household surfaces [guidance document]. Vancouver, BC: National Collaborating Centre for Environmental Health; 2020 Apr 28. Available from: https://ncceh.ca/documents/guide/reducing-covid-19-transmission-through-cleaning-and-disinfecting-household-surfaces.
- US Centers for Disease Control and Prevention. Hierarchy of controls. Atlanta, GA: National Institute for Occupational Safety and Health; 2020; Available from: https://www.cdc.gov/niosh/topics/hierarchy/default.html.
- British Columbia Public Safety and Emergency Services. Key steps to safely operating your business or organization and reducing COVID-19 transmission. Victoria, BC: Government of British Columbia; 2020; Available from: https://www2.gov.bc.ca/assets/gov/public-safety-and-emergency-services/emergency-preparedness-response-recovery/gdx/go_forward_strategy_checklist_web.pdf.
- Nardell EA, Nathavitharana RR. Airborne spread of SARS-CoV-2 and a potential role for air disinfection. JAMA. 2020. Available from: https://doi.org/10.1001/jama.2020.7603.
- Byrns G, Barham B, Yang L, Webster K, Rutherford G, Steiner G, et al. The uses and limitations of a hand-held germicidal ultraviolet wand for surface disinfection. J Occup Environ Hyg. 2017;14(10):749-57. Available from: https://doi.org/10.1080/15459624.2017.1328106.
- Kowalski W. Ultraviolet germicidal irradiation handbook. New York, NY: Springer; 2009. Available from: https://link.springer.com/book/10.1007/978-3-642-01999-9.
- International Ultraviolet Association. IUVA Fact sheet on UV disinfection for COVID-19. Chevy Chase, MD: IUVA; 2020 Mar. Available from: https://www.iuva.org/IUVA-Fact-Sheet-on-UV-Disinfection-for-COVID-19.
- Morawska L, Tang JW, Bahnfleth W, Bluyssen PM, Boerstra A, Buonanno G, et al. How can airborne transmission of COVID-19 indoors be minimised? Environ Int. 2020 May 27;142:105832. Available from: https://doi.org/10.1016/j.envint.2020.105832.
- Simmons S, Carrion R, Alfson K, Staples H, Jinadatha C, Jarvis W, et al. Disinfection effect of pulsed xenon ultraviolet irradiation on SARS-CoV-2 and implications for environmental risk of COVID-19 transmission. medRxiv. 2020 May 11;Pre-Print. Available from: https://www.medrxiv.org/content/10.1101/2020.05.06.20093658v1.
- Seyer A, Sanlidag T. Solar ultraviolet radiation sensitivity of SARS-CoV-2. Lancet Microbe. 2020 2020;1(1):e8-e9. Available from: https://dx.doi.org/10.1016%2FS2666-5247(20)30013-6.
- McDevitt JJ, Rudnick SN, Radonovich LJ. Aerosol susceptibility of influenza virus to UV-C light. Appl Environ Microbiol. 2012 2012;78(6):1666-9. Available from: https://dx.doi.org/10.1128%2FAEM.06960-11.
- Houser KW. Ten racts about UV radiation and COVID-19. LEUKOS. 2020;16(3):177-8. Available from: https://doi.org/10.1080/15502724.2020.1760654.
- American Society of Heating Refrigerating and Air-Conditioning Engineers Inc. ASHRAE Handbook - Heating, ventilating, and air-conditioning systems and equipment (SI Edition) - Knovel. Atlanta, GA: ASHRAE; 2016. Available from: https://www.ashrae.org/about/news/2016/ashrae-2016-handbook-focuses-on-hvac-systems-and-equipment.
- Kujundzic E, Matalkah F, Howard CJ, Hernandez M. UV air cleaners and upper-room air ultraviolet germicidal irradiation for controlling airborne bacteria and fungal spores. J Occup Environ Hyg. 2006;3(10):536-46. Available from: https://doi.org/10.1080/15459620600909799.
- Petersson LP, Albrecht U-V, Sedlacek L, Gemein S, Gebel J, Vonberg R-P. Portable UV light as an alternative for decontamination. Am J Infect Control. 2014 2014;42(12):1334-6. Available from: https://doi.org/10.1016/j.ajic.2014.08.012.
- Scarpino PV, Jensen NJ, Jensen PA, Ward R. The use of ultraviolet germicidal irradiation (UVGI) in disinfection of airborne bacteria and rhinoviruses. J Aerosol Sci. 1998 1998;29:S777-S8. Available from: https://link.springer.com/article/10.1007/s100220100046.
- Walker CM, Ko G. Effect of ultraviolet germicidal irradiation on viral aerosols. Environ Sci Tech. 2007;41(15):5460-5. Available from: https://pubs.acs.org/doi/10.1021/es070056u.
- Atci F, Cetin YE, Avci M, Aydin O. Evaluation of in-duct UV-C lamp array on air disinfection: a numerical analysis. Sci Technol Built Environ. 2020. Available from: https://doi.org/10.1080/23744731.2020.1776549.
- Blázquez E, Rodríguez C, Ródenas J, Navarro N, Riquelme C, Rosell R, et al. Evaluation of the effectiveness of the SurePure Turbulator ultraviolet-C irradiation equipment on inactivation of different enveloped and non-enveloped viruses inoculated in commercially collected liquid animal plasma. PLoS ONE. 2019;14(2). Available from: https://doi.org/10.1371/journal.pone.0212332.
- Heßling M, Hönes K, Vatter P, Lingenfelder C. Ultraviolet irradiation doses for coronavirus inactivation – review and analysis of coronavirus photoinactivation studies. GMS Hyg Infect Control. 2020;15. Available from: https://dx.doi.org/10.3205%2Fdgkh000343.
- Bianco A, Biasin M, Pareschi G, Cavalleri A, Cavatorta C, Fenizia C, et al. UV-C irradiation is highly effective in inactivating and inhibiting SARS-CoV-2 replication. medRxiv. 2020;Pre-Print. Available from: https://www.medrxiv.org/content/10.1101/2020.06.05.20123463v2.
- US Centers for Disease Control and Prevention. Decontamination and reuse of filtering facepiece respirators. Atlanta, GA: US Department of Health and Human Services; 2020 [updated 2020]; Available from: https://www.cdc.gov/coronavirus/2019-ncov/hcp/ppe-strategy/decontamination-reuse-respirators.html.
- Schulz-Stübner S, Kosa R, Henker J, Mattner F, Friedrich A. Is UV-C “light wand” mobile disinfection in air ambulance helicopters effective? Infect Control Hosp Epidemiol. 2019 2019;40(11):1323-6. Available from: https://doi.org/10.1017/ice.2019.225.
- Leung KCP, Ko TCS. Improper use of germicidal range ultraviolet lamp for household disinfection leading to phototoxicity in COVID-19 suspects. Cornea. 2020;[Online ahead of print]. Available from: https://doi.org/10.1097/ico.0000000000002397.
- Liao L, Xiao W, Zhao M, Yu X, Wang H, Wang Q, et al. Can N95 respirators be reused after disinfection? How many times? ACS Nano. 2020;14(5):6348-56. Available from: https://dx.doi.org/10.1021%2Facsnano.0c03597.
- Buonanno G, Stabile L, Morawska L. Estimation of airborne viral emission: Quanta emission rate of SARS-CoV-2 for infection risk assessment. Environ Int. 2020;141:105794. Available from: https://www.medrxiv.org/content/10.1101/2020.04.12.20062828v1.
- Welch D, Buonanno M, Grilj V, Shuryak I, Crickmore C, Bigelow AW, et al. Far-UVC light: a new tool to control the spread of airborne-mediated microbial diseases. Sci Rep. 2018;8(1):2752. Available from: https://www.nature.com/articles/s41598-018-21058-w.
- American Society of Heating Refrigeration and Air-Conditioning Engineers. Ultraviolet air and surface treatment. Chapter 62. ASHRAE Handbook HVAC Applications. Atlanta, GA: ASHRAE; 2019. p. 62.1-.18. Available from: https://www.ashrae.org/file%20library/technical%20resources/covid-19/i-p_a19_ch62_uvairandsurfacetreatment.pdf.
- Robertson JT. Electrostatic technology for surface disinfection in healthcare facilities. Infect Control. 2016 Oct 14. Available from: https://infectioncontrol.tips/2016/10/14/electrostatic-in-healthcare/#:~:text=Electrostatic%20application%20for%20healthcare%20surface,it%20leaves%20the%20spray%20nozzle.
- Castaño N, Cordts S, Jalil MK, Zhang K, Koppaka S, Paul R, et al. Fomite transmission and disinfection strategies for SARS-CoV-2 and related viruses. arXiv. 2020 May 23;Pre-print:40. Available from: https://arxiv.org/abs/2005.11443.
- Patel MK, Ghanshyam C. Fundamentals of electrostatic spraying: Basic concepts and engineering practices. Hershey, PA: IGI Global; 2020. Available from: https://www.igi-global.com/chapter/fundamentals-of-electrostatic-spraying/135106.
- Lyons SM, Harrison MA, Law SE. Electrostatic application of antimicrobial sprays to sanitize food handling and processing surfaces for enhanced food safety. J Physics Conf Series. 2011;301:012014. Available from: https://iopscience.iop.org/article/10.1088/1742-6596/301/1/012014.
- Clorox Company. Clorox Commercial Solutions® Clorox® Total 360™ system and solutions. [updated n.d.; cited 2020 Jul 17]; Available from: http://www.cloroxprofessional.ca/products/clorox-total-360-system/.
- Cadnum J, Livingston S, Sankar Chittoor Mana T, Jencson A, Redmond S, Donskey C. 1218. Evaluation of a novel sporicidal spray disinfectant for decontamination of surfaces in healthcare. Open Forum Infect Dis. 2019;6(Suppl_2):S438-S. Available from: https://dx.doi.org/10.1093%2Fofid%2Fofz360.1081.
- Archer J, Karnik M, Touati A, Aslett D, Abdel-Hady A. Evaluation of electrostatic sprayers for use in a personnel decontamination line protocol for biological contamination incident response operations. Washington, DC: U.S. Environmental Protection Agency; 2018 Oct. Report No.: EPA/600/R-18/283. Available from: https://cfpub.epa.gov/si/si_public_record_report.cfm?dirEntryId=342750&Lab=NHSRC&fed_org_id=1253&subject=Homeland%20Security%20Research&view=desc&sortBy=pubDateYear&showCriteria=1&count=25&searchall=%27indoor%20outdoor%20decontamination%27%20AND%20%27biological%27.
- Ganesh V, Hettiarachchy NS, Ravichandran M, Johnson MG, Griffis CL, Martin EM, et al. Electrostatic sprays of food-grade acids and plant extracts are more effective than conventional sprays in decontaminating salmonella typhimurium on spinach. J Food Sci. 2010;75(9):M574-M9. Available from: https://doi.org/10.1111/j.1750-3841.2010.01859.x.
- Jiang W, Etienne X, Li K, Shen C. Comparison of the efficacy of electrostatic versus conventional sprayer with commercial antimicrobials to inactivate Salmonella, Listeria monocytogenes, and Campylobacter jejuni for eggs and economic feasibility analysis. J Food Prot. 2018 2018;81(11):1864-70. Available from: https://doi.org/10.4315/0362-028X.JFP-18-249.
- Bolton S, Kotwal G, Harrison MA, Law SE, Harrison J, Cannon JL. Sanitizer efficacy against murine norovirus, a surrogate for human norovirus, on stainless steel surfaces when using three application methods. Appl Environ Microbiol. 2013;79(4). Available from: https://dx.doi.org/10.1128%2FAEM.02843-12.
- National Environment Agency. Advisory on surface cleaning and disinfection for COVID-19. Atlanta, GA: NEA; 2020 [updated 2020 07 01]; Available from: https://www.nea.gov.sg/our-services/public-cleanliness/environmental-cleaning-guidelines/cleaning-and-disinfection/advisories/advisory-on-surface-cleaning-and-disinfection-for-covid-19.
- Health Canada. Hard surface disinfectants and hand sanitizers: list of hard-surface disinfectants for use against coronavirus (COVID-19). Ottawa, ON: Health Canada; 2020 [updated 2020 Mar 30]; Available from: https://www.canada.ca/en/health-canada/services/drugs-health-products/disinfectants/covid-19/list.html.
- Health Canada. Hard surface disinfectants and hand sanitizers (COVID-19): disinfectants and hand sanitizers accepted under COVID-19 interim measure. Ottawa, ON: Health Canada; 2020 [updated 2020 Apr 17]; Available from: https://www.canada.ca/en/health-canada/services/drugs-health-products/disinfectants/covid-19/products-accepted-under-interim-measure.html.
- Kelleher SR. Marriott rolls out ‘hospital-grade disinfectant’ in hotels for next-level cleanliness. Forbes. 2020 Apr 21. Available from: https://www.forbes.com/sites/suzannerowankelleher/2020/04/21/marriott-rolls-out-hospital-grade-disinfectant-in-hotels-for-next-level-cleanliness/#42cecd8943c1.
- US Environmental Protection Agency. Can I apply a product using a method that is not specified in the directions for use? Washington, DC: US EPA; 2020 [updated 2020 May 15]; Available from: https://www.epa.gov/coronavirus/can-i-apply-product-using-method-not-specified-directions-use.
- Gray R. Covid-19: How long does the coronavirus last on surfaces? BBC. 2020 Mar 17. Available from: https://www.bbc.com/future/article/20200317-covid-19-how-long-does-the-coronavirus-last-on-surfaces.
- Diversey. Electrostatic sprayers and disinfectant use [technical bulletin]. Fort Mill, US: Diversey; 2018. Available from: https://www.emist.com/wp-content/uploads/2020/05/diversey-no-touch-disinfection-systems.pdf.
- Boyce JM. New approaches to decontamination of rooms after patients are discharged. Infect Control Hosp Epidemiol. 2009;30(6):515-7. Available from: https://doi.org/10.1086/598999.
- Webb JD. A fast track to zero environmental pathogens using novel ionized hydrogen peroxide technology. 2011; Available from: https://www.infectioncontroltoday.com/view/fast-track-zero-environmental-pathogens-using-novel-ionized-hydrogen-peroxide.
- Kimball S, Bodurtha P, Gudgin Dickson EF. A roadmap for investigation and validation of dry fogging as a decontamination technology. Ottawa, ON: Defence Research and Development Canada; 2014. Report No.: RMC TR CPT-1304. Available from: https://cradpdf.drdc-rddc.gc.ca/PDFS/unc199/p800727_A1b.pdf.
- Hayrapetyan H, Nederhoff L, Vollebregt M, Mastwijk H, Groot MN. Inactivation kinetics of Geobacillus stearothermophilus spores by a peracetic acid or hydrogen peroxide fog in comparison to the liquid form. Int J Food Microbiol. 2020;316. Available from: https://doi.org/10.1016/j.ijfoodmicro.2019.108418.
- Masotti F, Cattaneo S, Stuknytė M, De Noni I. Airborne contamination in the food industry: an update on monitoring and disinfection techniques of air. Trends Food Sci Technol. 2019;90:147-56. Available from: https://doi.org/10.1016/j.tifs.2019.06.006.
- Rutala WA, Weber DJ, Healthcare Infection Control Practices Advisory Committee. Guideline for disinfection and sterilization in healthcare facilities, 2008. Chapel Hill, NC: U.S. Centers for Disease Control and Prevention; 2019 May. Available from: https://www.cdc.gov/infectioncontrol/pdf/guidelines/disinfection-guidelines-H.pdf.
- Ikeuchi USA Inc. Dry Fog Humidifier AKIMist® “E”. Athens, GA: Ikeuchi. Available from: https://www.ikeuchi.us/eng/products/unit/1003.
- Burfoot D, Hall K, Brown K, Xu Y. Fogging for the disinfection of food processing factories and equipment. Trends Food Sci Technol. 1999;10(6-7):205-10. Available from: https://doi.org/10.1016/S0924-2244(99)00045-X.
- Malik DJ. The elephant in the room: on the routine use of hydrogen peroxide vapour decontamination systems in health care. J Hosp Infect. 2013 Apr;83(4):354-5. Available from: https://doi.org/10.1016/j.jhin.2012.08.022.
- Best EL, Parnell P, Thirkell G, Verity P, Copland M, Else P, et al. Effectiveness of deep cleaning followed by hydrogen peroxide decontamination during high Clostridium difficile infection incidence. J Hosp Infect. 2014;87(1):25-33. Available from: https://doi.org/10.1016/j.jhin.2014.02.005.
- Galvin S, Boyle M, Russell RJ, Coleman DC, Creamer E, O'Gara JP, et al. Evaluation of vaporized hydrogen peroxide, Citrox and pH neutral Ecasol for decontamination of an enclosed area: a pilot study. J Hosp Infect. 2012 Jan;80(1):67-70. Available from: https://doi.org/10.1016/j.jhin.2011.10.013.
- Park GW, Boston DM, Kase JA, Sampson MN, Sobsey MD. Evaluation of liquid- and fog-based application of sterilox hypochlorous acid solution for surface inactivation of human norovirus. Appl Environ Microbiol. 2007 2007;73(14):4463-8. Available from: https://dx.doi.org/10.1128%2FAEM.02839-06.
- Bentley K, Dove BK, Parks SR, Walker JT, Bennett AM. Hydrogen peroxide vapour decontamination of surfaces artificially contaminated with norovirus surrogate feline calicivirus. J Hosp Infect. 2012;80(2):116-21. Available from: https://doi.org/10.1016/j.jhin.2011.10.010.
- Holmdahl T, Walder M, Uzcátegui N, Odenholt I. Hydrogen peroxide vapor decontamination in a patient room using feline calicivirus and murine norovirus as surrogate markers for human norovirus. Infect Control Hosp Epidemiol. 2016 2016;37(5):561-6. Available from: https://doi.org/10.1017/ice.2016.15.
- Gregersen J-P, Roth B. Inactivation of stable viruses in cell culture facilities by peracetic acid fogging. Biologicals. 2012;40(4):282-7. Available from: https://doi.org/10.1016/j.biologicals.2012.02.004.
- Montazeri N, Manuel C, Moorman E, Khatiwada JR, Williams LL, Jaykus L-A. Virucidal activity of fogged chlorine dioxide- and hydrogen peroxide-based disinfectants against human norovirus and its surrogate, feline calicivirus, on hard-to-reach surfaces. Front Microbiol. 2017;8:1031. Available from: https://www.frontiersin.org/articles/10.3389/fmicb.2017.01031/full.
- Andersen BM, Rasch M, Hochlin K, Jensen F-H, Wismar P, Fredriksen J-E. Decontamination of rooms, medical equipment and ambulances using an aerosol of hydrogen peroxide disinfectant. J Hosp Infect. 2006;62(2):149-55. Available from: https://doi.org/10.1016/j.jhin.2005.07.020.
- Cooper T, O'Leary M, Yezli S, Otter JA. Impact of environmental decontamination using hydrogen peroxide vapour on the incidence of Clostridium difficile infection in one hospital Trust. J Hosp Infect. 2011 Jul;78(3):238-40. Available from: https://doi.org/10.1016/j.jhin.2010.12.013.
- French GL, Otter JA, Shannon KP, Adams NMT, Watling D, Parks MJ. Tackling contamination of the hospital environment by methicillin-resistant Staphylococcus aureus (MRSA): a comparison between conventional terminal cleaning and hydrogen peroxide vapour decontamination. J Hosp Infect. 2004;57(1):31-7. Available from: https://doi.org/10.1016/j.jhin.2004.03.006.
- Hartley J, McQueen S, Hollis M, Philps A, McDonnell G. A new method of environmental disinfection and use in the control of MRSA outbreaks. Am J Infect Control. 2007;35(5):E124-E5. Available from: https://doi.org/10.1016/j.ajic.2007.04.156.
- Barbut F, Menuet D, Verachten M, Girou E. Comparison of the efficacy of a hydrogen peroxide dry-mist disinfection system and sodium hypochlorite solution for eradication of Clostridium difficile spores. Infect Control Hosp Epidemiol. 2009;30(6):507-14. Available from: https://doi.org/10.1086/597232.
- Taneja N, Biswal M, Kumar A, Edwin A, Sunita T, Emmanuel R, et al. Hydrogen peroxide vapour for decontaminating air-conditioning ducts and rooms of an emergency complex in northern India: time to move on. J Hosp Infect. 2011;78(3):200-3. Available from: https://doi.org/10.1016/j.jhin.2011.02.013.
- Leclerc QJ, Fuller NM, Knight LE, Group CC-W, Funk S, Knight GM. What settings have been linked to SARS-CoV-2 transmission clusters? Wellcome Open Research. 2020 2020-6-5;5:83. Available from: https://wellcomeopenresearch.org/articles/5-83.
- Nishiura H, Oshitani H, Kobayashi T, Saito T, Sunagawa T, Matsui T, et al. Closed environments facilitate secondary transmission of coronavirus disease 2019 (COVID-19). MedRxiv. 2020;Pre-print.
Il est permis de reproduire le présent document en entier seulement. La production de ce document a été rendue possible grâce à une contribution financière provenant de l’Agence de la santé publique du Canada par l’intermédiaire du Centre de collaboration nationale en santé environnementale.







